王顺利医生的科普号
- 精选 股骨骨髓炎坏死骨取出后行骨搬运重建
 王顺利 主任医师 郑州市骨科医院 骨病·骨肿瘤科I1044人已读
王顺利 主任医师 郑州市骨科医院 骨病·骨肿瘤科I1044人已读 - 精选 骨盆肿瘤切除与重建
王顺利 李国艳 丁力摘要:目的 探讨骨盆恶性肿瘤的切除与重建保肢方法。方法 对12例骨盆恶性肿瘤患者,根据术前CT或MRI表现,按Enneking分区及Enneking骨肿瘤分期分类。对Enneking骨肿瘤分期Ⅰ、Ⅱ期及转移瘤患者。不能保留骨盆承重环的Ⅰ区、Ⅲ区、Ⅳ区肿瘤,手术扩大切除肿瘤,自体或异体骨移植+重建钢板固定。Ⅱ区肿瘤,手术扩大切除肿瘤,可调式人工半骨盆置换。结果 术后随访1-3年,平均2.4年。所有患者均能下地行走,无肢体明显短缩。2例于术后1.2-2年复发, 2例转移瘤术后出现其它部位转移,带瘤生存,无死亡病例。结论 根据骨盆肿瘤的部位选择相应的术式,可以最大限度地保留肢体功能。可提高骨盆恶性肿瘤患者的生存率和保肢率。关键词:骨盆肿瘤 保肢 重建骨盆是原发性恶性骨肿瘤和转移癌的好发部位,骨盆肿瘤体积较大、侵及范围广,解剖复杂,与周围器官,神经、血管关系密切,因此手术技术要求高、切除难度大、重建困难、术后并发症多。本文回顾性分析了12例骨盆肿瘤患者的临床资料及治疗结果,现报告如下。1 资料和方法1.1 一般资料 2006年5月至2009年7月,收治骨盆恶性骨肿瘤患者12例,男5例,女7例;年龄16~52岁,平均36岁。术后病理:软骨肉瘤4例、骨肉瘤2例、骨巨细胞瘤2例、转移瘤2例、恶性纤维组织细胞瘤1例,滑膜肉瘤 1例。根据Enneking等[3]的骨盆肿瘤部位分类方法:Ⅰ区4例,Ⅱ区4例,Ⅲ区2例,Ⅳ区2例。根据Enneking等[3]骨肿瘤分期:ⅠB期2例,ⅡA期5例,ⅡB期3例, 2例为转移瘤。1.2 术前准备 所有患者进行病变部位CT三维重建和MRI扫描,判断肿瘤部位和范围。摄X胸片及ECT检查,排除肺部及其他远处转移。脊索瘤、骨巨细胞瘤、转移瘤术前行CTA血管造影判断肿瘤供血,术前一天介入栓塞肿瘤供血血管。术前均行穿刺或活检获得病理诊断。按腹部手术准备胃肠道术前行清洁灌肠。1.3. 手术方法 患者测卧, 采用扩大的Smith-Petersen切口,增加一沿腹股沟韧带方向的斜切口,联合为“人”字。术中可前后推动骨盆以显露骨盆前后,腹膜外入路,显露腹主动脉解剖分离、预置阻断之橡皮管。对于Ⅰ区4例、Ⅲ区2例、Ⅳ区2例不能保留骨盆承重环,手术扩大切除肿瘤,自体或异体骨移植加重建钢板固定。Ⅱ区患者4例采用手术扩大切除肿瘤,可调式人工半骨盆置换。于术后根据肿瘤对放疗或化疗敏感性对应治疗。2 结 果术后随访12个月~36个月。术中出血1200~4400ml平均2400ml无失血性休克,无其他脏器损伤及术中死亡。术后共有3例发生并发症。2例伤口积液愈合不良; 1例坐骨神经损伤;伤口积液愈合不良经拆开部分切口引流后愈合。术后1年, 1例下肢神经损伤基本恢复。所有患者均进行随访,最短1年,最长3年,平均2.4年。2例于术后1.2-2年复发, 原发肿瘤1例局部复发, 1例出现肺部转移。 2例转移瘤术后出现其它部位转移带瘤生存,无死亡病例。植骨患者于术后4~6个月可见明显植骨愈合。所有患者均能下地行走,无肢体明显短缩。根据范清宇等提出的骨盆肿瘤术后功能评判标准:优4例,良7例,可1例。3 讨 论由于早期症状不明显,骨盆恶性肿瘤在发现时已处于中晚期,瘤块较大,与周围组织界限不清。半骨盆切除是过去治疗骨盆恶性肿瘤的常用方法。然而,由于术后患者失去了半侧骨盆和同侧下肢,给患者的精神和肉体造成巨大的创伤和病残,常使患者难以接受。近20年来,随着影像学的发展和手术技术的进步,骨盆恶性肿瘤的保肢治疗出现了较大的提高。3.1 骨盆肿瘤应根据肿瘤的发生部位,按解剖区域进行手术切除及重建。目前多采用Enneking骨盆肿瘤的分区标准,即根据肿瘤侵犯和切除的解剖部位将骨盆环分为4个区域:髂骨为Ⅰ区;髋臼为Ⅱ区;坐骨和耻骨(闭孔环周围)为Ⅲ区;骶骨翼为Ⅳ区。根据患者的术前CT三维重建和MRI片,详细判断肿瘤的部位和范围,术前拟定术中肿瘤切除的范围。Ⅰ区、Ⅲ区、Ⅳ区肿瘤不能保留骨盆承重环的直接手术扩大切除肿瘤,自体骨加同种异体骨移植加重建钢板固定。Ⅱ区肿瘤,手术扩大切除肿瘤,可调式人工半骨盆置换。3.2肿瘤切除过程中遇到的问题。由于毗邻着重要血管和神经,因此骨盆肿瘤的外科切除更为复杂,为了避免脏器的损伤和保存髂股血管、股神经和坐骨神经,肿瘤的切除方式常常只能达到边缘切除或者病灶内切除。大出血是骨盆肿瘤手术常见的并发症。文献报道出血量多在3500ml而以上,最多者可达巧15000ml。为防止术中大量失血术中结扎骼内动脉、临时阻断腹主动脉,术前选择性髂内动脉和肿瘤供血动脉栓塞, bading等报道提示,术前成功的栓塞可使肿瘤血管造影显示肿瘤染色较栓塞前减少75%以上,术中出血<3000ml。我们选择术前肿瘤供血动脉栓塞,术中根据出血情况临时阻断腹主动脉,控制出血平均2400ml。初次手术造膀胱、输尿管、直肠损伤中并不常见,往往在二次手术中由于组织粘连容易出现。骶髂关节切除时易损伤坐骨神经和腰骶丛,坐、耻骨切除时易损伤股神经,闭孔神经也可能损伤,其原因有直接损伤、牵拉、压迫或包裹式卡压、缺血所致。pant等报道2例因骶髂关节处肿瘤切除时试图达到无瘤切缘而牵拉l4一5神经根并导致永久性足下垂患者,后行支具治疗;认为为达到切缘无瘤切除而有意或无意损伤神经根,与保肢外科并不矛盾。本组1例无意损伤坐骨神经,术后1年神经损伤基本恢复。3.3骨盆肿瘤切除术后伤口愈合问题。主要包括皮瓣坏死、血肿、感染等,特别是经过放疗和化疗的病例,术前放疗使放疗局部皮肤软组织瘫痕挛缩、肌肉纤维化,而血运差、吸收反应物能力减低,易致切口延迟愈合或感染,因此放疗宜在术后进行。术前化疗可引起免疫抑制,机体抵抗力低下。另一个原因是手术剥离切除广泛,即使有植骨钢板固定、人工半骨盆再植固定,仍会留有大的腔隙存在,造成大量积血,若术后引流不畅更易产生血肿,极易造成感染。移植物外露甚至被迫取出,术后需长时间换药才能愈合。我们的治疗体会是术后严密观察引流量,若引流量少<200ml,及72小时后拔管以后至两周拆线期间,应至少两次试穿抽液,若有顽固渗液,要及时选择行拆开切口充分引流,辅以局部加压缩小并逐步消灭死腔。要把伤口并发症看成是骨盆恶性肿瘤的切除与重建保肢手术成败的重要步骤。
王顺利 主任医师 郑州市骨科医院 骨病·骨肿瘤科I5782人已读 - 精选 人工髋关节置换的适应症
1)陈旧性股骨颈骨折,股骨头或髋臼破坏出现疼痛,影响关节功能者; (2)股骨头缺血性坏死,股骨头已塌陷变形,髋臼已有破坏者;(3)骨性关节病,髋臼已有改变,有疼痛和功能障碍者;(4)类风湿性关节炎及强直性脊柱炎,关节疼痛、畸形、活动受限,病人虽然年轻,但痛苦较大,对这种病人应放宽年龄限制,及早行全髋关节置换术;(5)髋关节强直,未完全骨性强直的髋关节因有疼痛及畸形者;(6)位于股骨头颈部或髋臼的低度恶性肿瘤;(7)髋臼发育不良。(8)髋关节感染治愈后遗留功能障碍
王顺利 主任医师 郑州市骨科医院 骨病·骨肿瘤科I1572人已读 - 引用 骨癌晚期如何治疗效果最佳?
患者:骨癌晚期如何治疗效果最佳?北京积水潭医院骨肿瘤科张清:骨癌晚期如何治疗效果最佳1、先明确诊断是否出现骨转移: 骨科医生在进行ECT或PETCT检查,发现异常部位,可行X线拍片、增强CT、MRI检查,确定有骨破坏的部位,进行病灶活检后,需病理科医生给出组织病理诊断。2、确诊后,明确全身状况,查看转移的部位。3、咨询原发肿瘤治疗的医生,评估患者的生存状况,制定全身系统治疗方案(化疗、放疗、生物治疗、二磷酸盐的治疗等)4、骨科医生评估骨转移对患者生存质量的影响程度和接受全身系统治疗受影响的程度,确定适合患者的外科治疗方案。 患者及家属应注意,骨科医生的治疗仅是全身系统治疗的一部分,是为患者能接受综合治疗提供方便和改善生存质量,而不是经骨科治疗后,患者就痊愈了,更重要的治疗,是接受原发肿瘤的治疗。患者的情况需全面了解后,才能制定方案。
1.4万人已读 - 诊前须知 Ilizarov技术临床体验会
郑州市骨科医院 呵护骨骼健康! 7月6日下午,我院在门诊六楼会议室举行第二十八期学术讲座,本次讲座邀请医院骨病骨肿瘤I科王顺利主任授课,题目为《Ilizarov技术临床体验会》。医院各临床科室新进医务人员、实习及进修人员参会学习。 王顺利主任对骨科各种良、恶性骨肿瘤,四肢及脊柱转移瘤,脊柱结核,股骨头坏死等各种骨坏死,创伤性、风湿性及类风湿性关节炎,急、慢骨髓炎等有丰富的诊疗经验。 Ilizarov技术是上世纪50年代前苏联伊里扎洛夫教授根据应力法则(LTS),创造性地设计应用骨外固定器安装在患肢上实施矫正治疗的一项牵拉成骨技术(牵拉组织再生技术),是当今世界先进的骨科矫形技术。 王顺利主任在讲座中根据Ilizarov外固定技术特点,向参加学员介绍了Ilizarov技术在慢性骨髓炎、骨不连、骨缺损等骨科治疗的难题中的应用,并且张力-应力法则还能有效治疗一些用传统骨科技术难以处理或无法治疗的一些疑难骨关节疾病,如侏儒症,先天性长骨干缺如、截肢后的残肢过短、先天或后天性关节挛缩症,关节僵硬,重度脊柱畸形等。 最后,王顺利主任通过分享我院运用Ilizarov技术诊疗的典型病例让学员产生了浓厚的兴趣,为学员今后深入了解此项技术提供了科学指导。 科教科 吴强 郑州市骨科医院位于郑州市陇海中路58号 (乘B5、Y822、82、44、256、1路到陇海路淮北街站下车) 门诊预约电话0371-67771790(上班期间) 住院预约电话0371-67771731(24小时) 急诊电话:0371-67771919
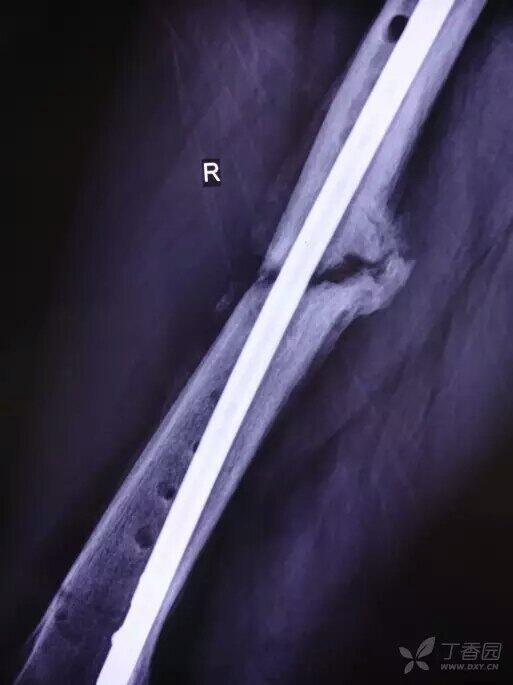
王顺利 主任医师 郑州市骨科医院 骨病·骨肿瘤科I1041人已读 - 诊前须知 骨不连
骨不连是骨折术后常见并发症,又称为骨折不愈合,是骨折端在某些条件影响下,骨折愈合功能停止,甚至骨折端形成假关节。在所有骨折病人中,大约 5% 的患者愈合困难。 根据 FDA 1986 年的定义,一定部位和类型的骨折未能在其平均时间内愈合(通常 3~6 月)称为延迟愈合(delayedunion);损伤和骨折至少 9 个月,并且没有进一步愈合倾向已经有 3 个月称为骨不连接。 常见原因 1. 全身因素:年龄、全身营养状况、糖尿病、库欣综合征、甲状腺功能减退、非类固醇类抗炎药、化疗、吸烟等; 2. 局部因素:血液供应、机械力学稳定、骨折断端分离移位、软组织坎顿、感染; 3. 其他:另外,开放性骨折、多节段骨折、粉碎性骨折、固定不牢固、固定时间不够、不恰当的切开复位、骨折端分离、放射性骨折等也容易发生骨不连;骨折合并主要软组织破坏(如开放骨折); 高能量损伤机制导致的骨折(如交通事故或高处坠落伤); 老年人或免疫功能低下的人; 同时合并有代谢性骨骼疾病患者的骨折。 分类 根据骨折端活力情况,分为 2 种类型: 1. 第一种为血管丰富肥大型(图 1)。 骨折端富有生命力,产生明显的生物学效应。该种类型又可以分为几种亚型: (1)象足型骨不连 ?骨折端有肥大而丰富的骨痂,常因为活动过度引起骨不连; (2)马蹄型骨不连 ?轻度肥大骨痂少,常因为固定不牢固引起骨不连; (3)营养不良型骨不连 ?骨折端无肥大及骨痂,常常因骨折对位不良引起。 图 1 为肥大型骨不连 2. 第二种骨不连为缺血萎缩型(图 2) 骨折端缺乏活力,生物学反应少。分为扭转楔形骨不连、粉碎性骨不连、缺损型骨不连、萎缩型骨不连。 图 2 为萎缩型骨不连 诊断 骨折端有异常活动,伴有局部疼痛、压痛及传导叩痛。 X 线片:显示骨折端互相分离,间隙较大,骨端硬化,萎缩疏松,髓腔封闭。 治疗 骨折延迟愈合可以考虑非手术治疗 1~3 月,仍然未愈合建议手术治疗。 1. 非手术治疗 包括辅助外固定、高能震波、电磁波刺激、冲击波治疗等; 2. 手术治疗 骨不连的手术治疗计划应包括改善局部生物学行为和加强其机械稳定性。 常用的改善局部生物性状的治疗方法包括:去除感染灶,骨移植,骨髓移植和应用 Ilizarov 方法。 提高机械稳定性的方法包括:钢板螺钉内固定术,髓内钉内固定和外固定架。 临床上对于骨不连的治疗,骨移植加恢复骨折端力学稳定性仍是主流,主要包括以下几种方法: 1. 去皮质术联合骨移植 是刺激肥大型和萎缩型骨不连生长最有效的生物学手段,术后有望形成一个肥大的桥接性骨痂,这是治疗骨不连的一个标准程序。 2. 自体骨移植 自体骨移植特别是松质骨移植的适应证特别广泛,着重点是在萎缩型骨不连的治疗,它通过增强生物学反应对骨质愈合产生强烈刺激。并且骨移植能够填充或桥接骨缺损。但在感染环境中,由于自体松质骨具有血运快速重建的能力,可以抵抗感染带来的破坏作用,从而成为感染时唯一可选的材料。 常用的植骨方法 ①游离植骨。是一种常规的植骨方法,对小的骨缺损,采用带皮质的松质骨植?入,能起到填充和支撑作用。骨缺损行胫腓骨融合时,除在胫腓骨间植骨外,应同时在缺损处植骨。 ②带血管蒂骨移植。为移植提供了良好的血液循环,有利于愈合。 总之,骨不连治疗方法较多,主要注重的个性化治疗,根据病人情况选择治疗不同治疗方法。 预防 防止骨折不愈合最重要的一件事情就是避免吸烟。其他因素包括良好的营养、坚持实施医生推荐的康复计划、定期复查。
 王顺利 主任医师 郑州市骨科医院 骨病·骨肿瘤科I2433人已读
王顺利 主任医师 郑州市骨科医院 骨病·骨肿瘤科I2433人已读 - 诊前须知 我们的科室
名科名医 | 骨肿瘤骨病Ⅰ科 2016-01-18 大豫骨医 点击【大豫骨医】 呵护骨骼健康! 名科 | 名医 骨肿瘤骨病Ⅰ科 科室介绍 看咱科室都有啥? 骨肿瘤骨病Ⅰ科 总 览 Zǒng Lǎn 骨肿瘤骨病Ⅰ科是省内成立最早的以治疗骨肿瘤、骨感染、骨坏死为主的专业科室,拥有一支技术水平高、临床经验丰富、爱岗敬业的医护团队。年收治病人750余人,年手术量600余台,科室目前共有床位37张,科室现有专科医师8名。其中主任医师2名,副主任医师2名,主治医师4名,硕士研究生以上学历5名。 主要开展骨与软组织肿瘤切除重建、骨结核病灶清理重建、骨搬运治疗骨缺损、多种方式治疗股骨头坏死手术,结合中医疗法,为来自省内外的骨病患者解除了病痛。 先后获国家专利技术一项,省市级科学进步奖多项,发表国家级以上学术论文五十余篇。是郑州市中西医结合骨病诊疗中心,先后被授予郑州市医学重点培育学科、郑州市临床医学重点特色专科等荣誉称号。 治疗范围有哪些? 治疗范围 范围包括 Fàn Weí Bāo Kuò 科室主要收治骨与软组织良恶性肿瘤,骨髓炎,骨折术后感染、不愈合、缺损、骨外露,骨关节结核,股骨头坏死,退行性骨关节病等。 我们的核心技术 是河南地区的领先水平 核心技术 品牌核心 Pǐn Paí Hé Xīn 1、骨盆肿瘤切除重建 2.骨搬运治疗骨感染后的骨质缺损 3.粗通道髓芯减压+同种异体骨打压植骨治疗股骨头缺血性坏死 特色治疗技术 1.骨肉瘤新辅助化疗、人工假体置换保肢手术 2.骨感染中药浸泡 3.股骨头坏死的分期分级治疗 大豫骨医 您私人的骨科健康专家 科室联系电话 主任办:0371-67429246 护士站:0371-67771685
王顺利 主任医师 郑州市骨科医院 骨病·骨肿瘤科I1094人已读 - 诊前须知 临床中常见的引起骨转移的恶性肿瘤有哪些?
(一)前列腺癌骨转移 前列腺癌发生骨转移的机会最多,发生率在50%~80%。国内有报道前列腺癌骨转移发生率50.9%,其中92.6%为成骨性改变,8.4%单纯溶骨性改变。转移部位以骨盆最多,其次腰椎、胸椎、颈椎、股骨粗隆、肋骨、胸骨,年龄多在60岁以上。 X线片表现:成骨性转移表现为在骨外型没有改变的骨背景上出现圆形或椭圆形致密影,有时呈地图状,边缘不规则,多数病灶可融合成片,也有病灶累及大部分或整个骨,有时在成骨性病灶边缘散在少量溶骨性破坏。密度呈棉絮样增高。前列腺癌骨转移多较典型,结合临床,诊断一般不难。 实验室检查:血清碱性磷酸酶常增高,约占80%~85%;血清酸性磷酸酶也明显增高,对诊断前列腺癌骨转移有重要价值。 (二)乳腺癌骨转移 乳腺癌是最易发生骨转移的肿瘤之一,骨转移较肺癌发生的多且早。发病年龄较轻,平均45岁,据报道,在所有乳腺癌中33%~73%的病例出现骨转移。尸检中有半数以上骨转移,因此有人建议在乳腺癌手术前,常规骨骼检查,观察有无转移是很重要的。 X线片表现:基本以溶骨性破坏为主,病变开始于髓腔,自骨内向外侵蚀破坏骨皮质,病灶较广泛,常破坏骨皮质全部,一般无骨膜反应。当原发性肿瘤为硬性癌时,转移瘤多倾向成骨性,病变较局限。 混合转移瘤约占12%。 (三)甲状腺癌骨转移 甲状腺癌的骨转移仅次于前列腺癌和乳腺癌,约占50%。由于甲状腺癌恶性程度差别很大,所以甲状腺癌骨转移的临床及X线片表现较特殊。临床表现常不明显,往往以转移瘤为首发表现:无痛性肿块,多为鸡蛋大小,质软,无压痛,边缘清楚,皮肤颜色正常,听诊有血管杂音,可抽出暗红色血性液体。 X线片表现:甲状腺癌骨转移,好发于颅骨、肋骨、脊柱、骨盆及肱骨、股骨近端;溶骨性破坏为主,呈大片状或地图样骨缺损。有时是多囊状破坏区,病变内有骨性间隔,此征象被认为是甲状腺癌骨转移的特征性表现。颅骨的破坏以外板为主,残留骨嵴大多与颅骨垂直。少数病例有骨膜反应。 (四)肺癌骨转移 肺癌骨转移的发生率意见不一,Abrams报道发生率32.5%,占第四位。国内文献报道发生率6.7%(1964年)~45.6%(1987年),呈逐年增加趋势。肺癌骨转移女性多发,年龄多在50岁以上。 X线片表现:好发于肋骨、脊柱、骨盆及颅骨,其次为肱骨、股骨,也有转移至胫、腓、尺、桡及足骨者;破坏灶单发或多发,大多为溶骨性破坏,边缘模糊,骨皮质常有破坏,有时肋骨、坐骨及长骨受累,骨干可完全被破坏吸收而不留痕迹;肺癌成骨性转移很少见,表现为斑点状或絮状密度增高影,密度由毛玻璃状高至象牙质样。部分病例出现软组织肿块,一般无骨膜反应。 特殊表现: 1.周围型转移:发生于手足短骨的转移,有文献报道163 例手骨转移68例原发瘤在肺部,占41.7%,表现为末节指、趾骨溶骨性破坏,伴有球形或分叶状软组织肿胀; 2. 骨皮质转移:易侵蚀骨皮质,形成斑片状、碟形或地图样骨缺损,以肱骨、股骨近端多见,也见于胫骨、尺桡骨。 (五)膀胱癌骨转移 国内少见,Abrams报道发生率26%,占第5位。男多于女,年龄在60岁左右。好发于骨盆、脊柱、股骨近端。病变常为单发,溶骨性破坏,病灶大小不一,边缘模糊,骨皮质均有破坏,故常发生病理性骨折。局部出现软组织肿块。 (六)肾癌骨转移 约23.5%发生骨转移,多见于股骨、肱骨、脊柱、骨盆、肋骨等处。 常为单发,溶骨性破坏,骨干稍有膨胀,可侵蚀破坏骨皮质,发生病理性骨折。骨缺损区内有骨性间隔出现,颇似原发性肾肿瘤。也可为硬化型,或有广泛多层骨膜反应。 (七)宫颈癌骨转移 子宫肿瘤转移至骨,以宫颈癌最多,宫体癌较少,年龄在53岁左右。大多转移至脊柱、骨盆、颅骨、股骨、肱骨,病变常多发,溶骨性改变,少量成骨改变,骨皮质多被破坏,无骨膜反应。 (八)肝、胃、食管、结肠癌骨转移 发生率较低,男多于女,年龄在45~55岁之间。好发部位脊柱、骨盆及四肢骨。溶骨性改变,骨皮质破坏,有病理性骨折,多无骨膜反应。有时局部有软组织肿块。 (九)鼻咽癌骨转移 鼻咽癌骨转移不少见,国内文献报道发生率8.5%,男多于女,年龄在30~60岁,平均50岁。骨转移瘤可发生于放疗前,放疗中和放疗后,转移至骨者常有轻微或剧烈疼痛。 X线片表现:以脊柱、肋骨最多,其次是骨盆及股骨近端,常为多发,少数单发;溶骨、成骨、混合型均有。Jonathan统计溶骨型占66.6%,成骨型占21.0%,混合型占12.8%。溶骨型:早期虫蚀样或小片状破坏,呈进行性扩大,边缘不规则;晚期呈大片状溶骨性改变,甚至整段骨溶解消失,伴病理性骨折。成骨型:早期在骨内出现较多的小片状密度增高影,或呈毛玻璃状密度逐渐增高,成骨性多发生在骨内,多不累及骨皮质。混合型:既有溶骨性改变,又有成骨性改变,可致骨膨胀。 其他表现:少数转移灶有明显的骨膜反应。各型转移灶均可有较大的软组织肿块。 (十)神经母细胞瘤骨转移 神经母细胞瘤又称成神经细胞瘤、交感神经细胞瘤、交感神经母细胞瘤。肾上腺髓质肿瘤多系次类,此病为儿童,尤其是幼儿较常见的恶性肿瘤。发生率为3.4%~18.1%,可分胸型和腹型,65.5%发生于腹部,临床表现有三大表现,上腹部凸凹不平,坚硬且固定,常伴有腹痛的包块;全身情况迅速恶化;早期骨转移。早期骨转移为本病的重要特点之一。 1.颅骨 呈溶骨性及成骨性表现,或混合表现。溶骨性改变常位于颅缝附近,呈虫蚀样破坏或骨质增生。颅骨转移的特征性表现为沿颅缝对称性分布的破坏及颅为板放射状骨针。颅骨病变周围有软组织肿块。骨盆、肩胛骨、下颌骨等扁骨X线片表现基本同颅骨。 2.脊柱 神经母细胞瘤也常侵犯脊柱,特别是所谓的哑铃状肿瘤可侵蚀破坏椎体,椎体呈现大小不等的溶骨性改变,压缩变扁,边缘毛糙不齐且模糊。有时也显示骨质增生,椎体前后缘凹陷。 3.长骨 以侵犯股骨较常见。病变常位于长骨干骺端,早期表现为干骺端骨松质,骨小梁毛糙、模糊、不整齐,进一步发展则出现筛孔状、斑点状小透亮区,周围轻度骨质增生。病变常对称性分布,有时出现对称性骨质缺损及层状骨膜反应。 神经母细胞瘤广泛的骨损害应注意与白血病,尤文肉瘤及急性骨髓炎相鉴别。 (十一)其他癌瘤骨转移 颌下腺癌、腮腺癌、视网膜母细胞瘤、黑色素瘤、皮肤鳞状上皮癌、喉癌、龈癌、颊黏膜癌、精原细胞癌及绒毛膜上皮细胞癌等,国内均有报道发生骨转移,但非常罕见。
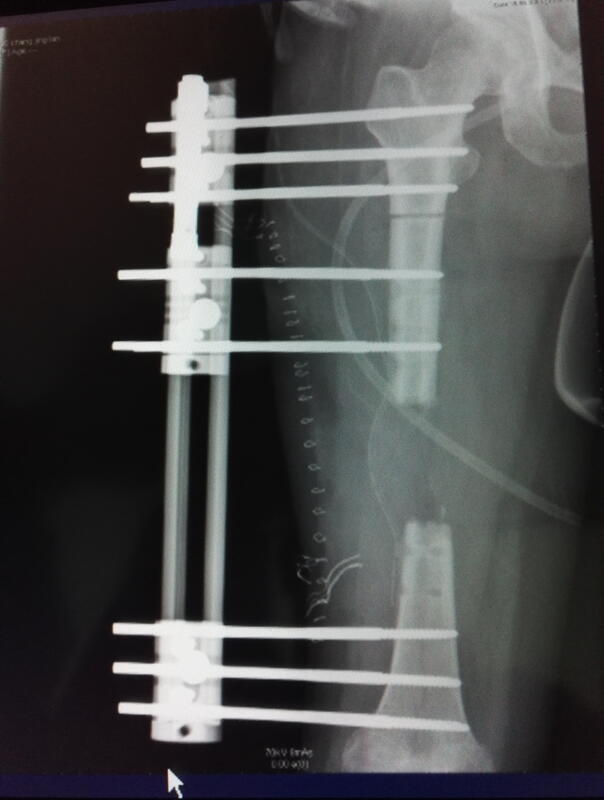
王顺利 主任医师 郑州市骨科医院 骨病·骨肿瘤科I9310人已读 - 诊前须知 骨髓炎,骨外露,有死骨。骨搬运治疗
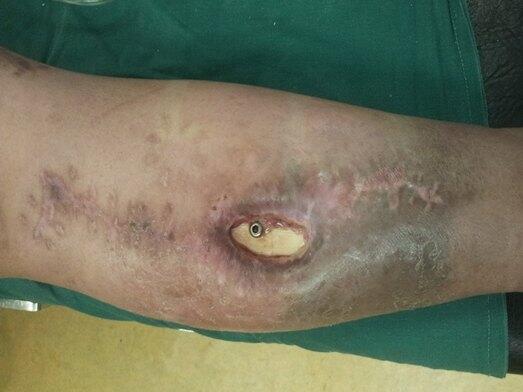 王顺利 主任医师 郑州市骨科医院 骨病·骨肿瘤科I1969人已读
王顺利 主任医师 郑州市骨科医院 骨病·骨肿瘤科I1969人已读





